- 脳梗塞とは
- 脳梗塞の症状
- 脳梗塞の原因
- 脳梗塞のリスク
- 脳梗塞の検査
- 脳梗塞の治療
- 当院はMRIによる即日検査、結果説明が可能です
- 脳梗塞の死亡率と再発率
- 異常を感じたらすぐに受診しましょう
- 脳梗塞に関するよくある質問
脳梗塞とは
脳梗塞とは、脳の血管が詰まることで脳の血流が途絶え、酸素が供給されなくなり、脳細胞が死滅してしまう疾患です。死滅した脳細胞は回復させることができないため、脳細胞が死滅した箇所は、その脳細胞が担っていた神経機能を失います。脳の血管の詰まり方は「血管が狭まることで血管が詰まる場合」と、「血管は狭まっていないが、血栓が脳の血管を直接塞いでしまう場合」の2種類があります。前者の場合は、動脈硬化により徐々に血管の中が狭くなり血液の巡りが悪くなることで起こる「アテローム性脳血栓症」や脳の血管が詰まった後、すぐに血流が再開する「一過性脳虚血発作」があり、後者の場合は、心房細動や不整脈などにより心臓に血栓ができ、それが何らかのきっかけで血管を流れ出し、脳の血管を塞いでしまう「脳塞栓症」があります。
脳梗塞の症状
脳梗塞の症状は、脳のどの部位にどの程度の脳梗塞が起こるかによって異なります。軽度の脳梗塞の場合は、手足の麻痺や言葉が出なくなるなどの症状が起こり、重度の脳梗塞の場合は麻痺などの症状に加えて意識がなくなったり、呼吸がおかしくなったりします。重症の脳梗塞が疑われる場合は急を要するため、119から緊急要請をしてください。なお、脳梗塞が疑われる場合は、診断のために頭部MRIなどの検査を行い、あわせて体の状態を確認する目的で、心電図や血液検査を行います。
脳梗塞の原因
 脳梗塞は、脳血管の動脈硬化や脳血管内に血栓ができることが原因で起こります。高血圧や糖尿病、脂質異常症(高脂血症)、高尿酸血症といった生活習慣病や喫煙、飲酒は動脈硬化や血栓の発生のリスク因子であるため、これらの習慣があると脳梗塞を引き起こす危険性が高まります。
脳梗塞は、脳血管の動脈硬化や脳血管内に血栓ができることが原因で起こります。高血圧や糖尿病、脂質異常症(高脂血症)、高尿酸血症といった生活習慣病や喫煙、飲酒は動脈硬化や血栓の発生のリスク因子であるため、これらの習慣があると脳梗塞を引き起こす危険性が高まります。
脳梗塞のリスク
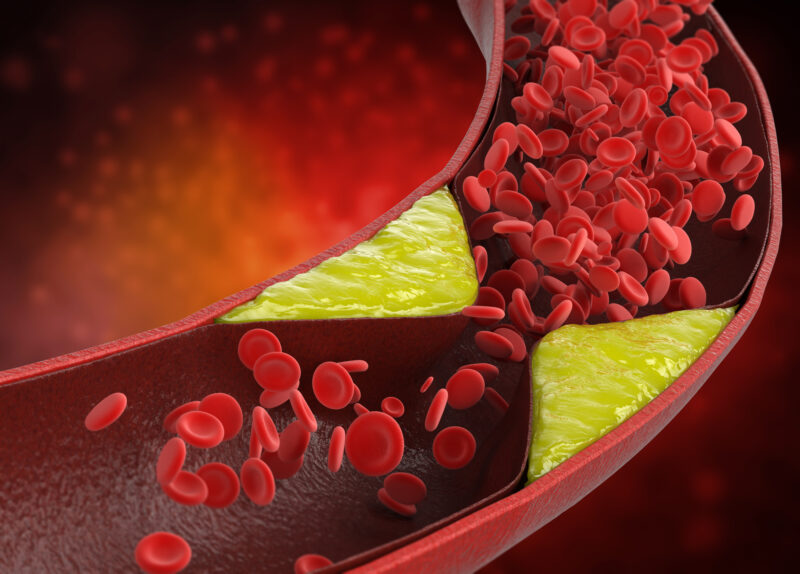 脳梗塞は、脳への血流が悪くなることで発症するため、脳の血流を悪くするような疾患はすべて脳梗塞発症のリスクとなります。代表的な疾患だと、不整脈や心不全、弁膜症などの全身への血流が悪くなる疾患や、心房細動などの心臓内に血栓を生じる疾患があります。また、高血圧や糖尿病、脂質異常症などの動脈硬化を引き起こす疾患も注意が必要です。これらの生活習慣病は複数持っていると、それぞれの数値が特別悪くなくても、脳梗塞を発症しやすくなるため、治療や管理が必要です(発症予防・再発予防)。また、飲酒や喫煙、肥満や運動不足は生活習慣病のリスクとなるため、注意しましょう。
脳梗塞は、脳への血流が悪くなることで発症するため、脳の血流を悪くするような疾患はすべて脳梗塞発症のリスクとなります。代表的な疾患だと、不整脈や心不全、弁膜症などの全身への血流が悪くなる疾患や、心房細動などの心臓内に血栓を生じる疾患があります。また、高血圧や糖尿病、脂質異常症などの動脈硬化を引き起こす疾患も注意が必要です。これらの生活習慣病は複数持っていると、それぞれの数値が特別悪くなくても、脳梗塞を発症しやすくなるため、治療や管理が必要です(発症予防・再発予防)。また、飲酒や喫煙、肥満や運動不足は生活習慣病のリスクとなるため、注意しましょう。
脳梗塞の検査
脳梗塞が疑われる場合には、MRI検査を行います。MRI検査では脳梗塞の際に起こる特殊な変化だけでなく、造影剤を用いなくても頭頚部の血管を調べることができ、動脈硬化を起こしている血管を発見することができます。MRI検査は強い磁気を利用した検査であるため、体内に磁気により影響を受けてしまう機器や金属がある場合は検査ができないことがあります。事前に安全確認などの注意事項を確認させていただきます。当院では可能な限り当日の検査を心がけていますが、検査の混雑状況などによっては翌診療日以降の検査となる場合がございます。MRI検査予約も受け付けておりますのでご気軽にご相談ください。
脳梗塞の治療
脳梗塞急性期で在宅治療困難の場合、病院を紹介します。脳梗塞が軽症の場合は、脳の血流をよくするための「点滴療法」を行います。脳梗塞が重症で、脳梗塞を発症してから4.5時間以内であれば血管を塞いでいる血栓を溶かす「血栓溶解療法」を行います。4.5時間以上時間が経過してしまっている場合や、血栓溶解療法の効果が認められない場合は、カテーテルを用いた「血栓回収療法」や血栓を取り除く手術が行われます。また、脳梗塞の治療に並行して、早い時期からリハビリテーションを行うことで、脳梗塞の後遺症があまり残らないことを目指します。
薬物療法
脳梗塞の薬物療法では、脳梗塞の発症原因に合わせて血液をサラサラにする抗血小板剤や抗凝固剤などを使い分けたり、組み合わせて用います。また、高血圧や糖尿病、脂質異常症などの生活習慣病を合併している場合は、それらに対する適切な治療を行います。特に複数の生活習慣病を持っている場合は治療による厳格なコントロールが必要になります。
抗血小板薬
抗血小板薬とは、血液中の血小板の働きを抑制することで、血管内で血栓ができやすい状態を改善する薬です。脳梗塞の治療においては、動脈硬化により血管が狭まり、血栓ができやすくなった状態を改善する目的で抗血小板薬を用います。従来、低用量のアスピリンがよく用いられるほか、クロピドグレルやシロスタゾールといった薬剤が使用されていました。また最近ではプラスグレルも使用可能になりました。
抗凝固剤
抗凝固剤とは、血液を固めるさまざまな凝固因子の働きを抑制し、血栓が生成されるのを妨げる薬です。不整脈である心房細動などによって心臓内で血液が固まることを防ぐ目的で用いられます。従来はワーファリンが使用されていましたが、最近ではDOAC(直接経口抗凝固剤)という内服薬が使用されることが多いです。
降圧剤
降圧剤とは、血圧を下げる薬です。高血圧の治療を行うことで動脈硬化を予防し、脳梗塞の発生リスクを下げます。脳卒中の再発予防には重要な項目です。
スタチン系薬剤
スタチン系薬剤とは、血中のコレステロールを下げる薬です。脂質異常症のうち高コレステロール血症を治療する際に用いられます。脂質異常症による動脈硬化を予防し、脳梗塞の発症リスクを下げます。主幹動脈のアテローム性病変に対し、予防目的で使用することがあります。
手術
(※当院ではおこなっていませんが、紹介先を相談できます)
血管吻合術(バイパス手術)
血管吻合術とは、脳梗塞を起こしている脳の動脈や、血管狭窄を起こしている脳の動脈の閉塞箇所の先の部分へ血液を安定的に届けるために、正常な血管同士をつなぐ手術です。新たに接合された血管から血液の供給が行われることで脳梗塞を防ぎます。現在は、抗化粧板役にて経過が良好なことがおおいです。一方、もやもや病は虚血ステージによってバイパス術が各種必要となります。
頸動脈血栓内膜剥離術(CEA)
頸動脈血栓内膜剥離術とは、内頸動脈に動脈硬化が起こり、高度な血管の狭窄が起きている場合に、手術によって動脈硬化を起こしている部分を取り除く治療方法です。すでに脳梗塞の症状があり、頸部内頸動脈が50%以上狭窄している場合や、脳梗塞の症状が無くても60%以上狭窄している場合は、薬物療法と並行して頸動脈血栓内膜剥離術を行うと脳梗塞の高い再発要望効果が得られます。近年は、主として下記CASを施行することが多いです。石灰化が強い場合など厳選されたケースにおいてCEAは適応となります。
頸部内頸動脈ステント(CAS)
頸部内頸動脈ステントとは、カテーテルを用いて頸動脈の狭窄部分に「ステント」と呼ばれる金属製の網状の筒を留置することで、血管を正常な大きさまで拡張する手術です。ステントの留置後は、ステントに血栓ができないように抗血小板薬の内服治療も行います。治療急性期は、血流の乏しかった領域に多くの血流が流入するため、過灌流症候群に注意が必要となります(治療病院ICUにて)。
リハビリテーション
脳梗塞によって手足の麻痺や言語障害などの症状がある場合は、リハビリテーションを行い、機能の回復を目指します。リハビリテーションは早期開始の回復効果が高いとされています。また、リハビリテーションの継続は症状の緩和にも有効なことがあります。
※脳卒中で急性期治療後に、その病院から回復期へ紹介となります。当院は、維持リハビリが必要な場合、訪問リハや通所リハの手配をします。
当院はMRIによる即日検査、結果説明が可能です
当院では、MRIによる即日検査と医師による結果説明が可能です。検査の混雑状況によっては翌診療日以降の検査となる場合がありますので、電話予約で確保するか、時間内早めの受診をお願いいたします。先のスケジュールでの検査の予約も受け付けておりますので、お気軽にご相談ください。
脳梗塞の死亡率と再発率
脳梗塞の死亡率
令和3年の厚生労働省の統計データによると、脳血管障害(脳梗塞を含む)が死因となっている例は全死因の中で3番目に多く、脳血管障害による死亡率は約10%です。脳梗塞による余命は発症した年齢によって大きく左右され、5年後生存率は、65歳未満で86.3%、75歳以上で46.1%となっています。また、脳卒中(脳梗塞・脳出血・くも膜下出血)は発症後後遺症が残り介護が必要になることが多い疾患であり、40~64歳で介護が必要になる方のうち51.1%は脳卒中が原因とされています。脳梗塞による死亡率はそれほど高くなくても、その後の生活において介護が必要になる確率は高いため、注意が必要です。
脳梗塞の再発率
脳梗塞の再発率は高く、再発率は発症後1年以内で10%、5年以内で35%、10年以内で50%とされています。また、再発を繰り返す度に症状は悪化し、重症化しやすかったり、更なる介護が必要になる傾向があるため脳梗塞は急性期治療後も再発防止を心がけた経過観察が必要です。再発防止は、薬による治療に加えて、飲酒や喫煙、運動不足などの生活習慣の改善が重要になります。食生活においては塩分や脂肪分の摂取量を注意し、こまめな水分補給を心がけてください。
異常を感じたらすぐに受診しましょう
脳梗塞はクリニックの外来診療でもよく診る疾患です。ちょっとした軽い症状でも脳梗塞が原因となっていることがあります。脳梗塞は早期発見によって重症化を回避したり後遺症を少なくすることができる可能性が高いため、ちょっとした変化でも病院を受診し、検査を受けることが重要です。
脳梗塞に関するよくある質問
脳梗塞の前兆はありますか?
脳梗塞の前兆として「一過性脳虚血発作(TIA)」がみられることがあります。これは一時的に脳の血流が低下し、顔や手足のしびれ、片側の麻痺、ろれつが回らない、視力がかすむなどの症状が数分〜数時間で改善するものです。放置すると数日以内に本格的な脳梗塞を起こすことがあるため、早急な受診が必要です。
脳梗塞の前兆は何日前から現れますか?
前兆となる症状は発症の数日前から現れることもありますが、多くの場合は24〜48時間以内に本格的な脳梗塞へ進行します。特に一過性脳虚血発作(TIA)は、発作後1週間以内に脳梗塞を起こすリスクが高いとされています。そのため、「一時的に治ったから大丈夫」と思わず、症状が出た時点で速やかに医療機関を受診することが大切です。
脳梗塞は「1週間が山」とお聞きするのですが本当ですか?
一般的に脳梗塞発症後の「最初の1週間」は非常に重要です。この期間に脳のむくみ(脳浮腫)が進行し、状態が悪化することがあるため、慎重な管理が必要になります。また、再発や合併症(肺炎、深部静脈血栓症など)のリスクも高いため、入院下での治療と経過観察が欠かせません。
脳梗塞は水をたくさん飲むと予防になりますか?
適度な水分摂取は血液の粘度を下げ、脳梗塞の予防に役立ちます。特に脱水になりやすい夏場や就寝中の時間帯は、リスクが上がります。ただし「過剰な水分摂取」は腎臓や心臓に負担をかけることがあるため、バランスが大切です。目安として、1日1.5〜2L程度をこまめに分けて飲むとよいでしょう。
脳梗塞になったらしてはいけないことありますか?
脳梗塞が疑われるときは、絶対に無理に動いたり車を運転したりしてはいけません。すぐに救急車を呼びましょう。発症後は、自己判断で薬を中断する、血圧を急に下げる、入浴や喫煙を再開するなども危険です。医師の指示に従い、リハビリや再発予防を継続することが重要です。
コーヒーを飲むことは脳梗塞の予防になりますか?
いくつかの研究では、コーヒーを適量(1〜3杯/日)飲む人は脳梗塞の発症リスクがやや低いと報告されています。カフェインやポリフェノールが血管機能を改善する可能性があるためです。ただし、飲みすぎは不眠や血圧上昇を招くこともあるため、飲みすぎには注意しましょう。
脳梗塞に良くない食べ物はありますか?
塩分や飽和脂肪酸の多い食事は脳梗塞のリスクを高めます。特に、加工食品、ラーメン、揚げ物、スナック菓子などの摂りすぎには注意が必要です。血圧やコレステロールを上げる要因になるため、野菜・魚・大豆製品を中心とした食事を心がけましょう。
脳梗塞にバナナは良いですか?
バナナはカリウムを豊富に含み、血圧のコントロールに役立ちます。過剰な塩分を体外に排出する作用があるため、高血圧の予防にも有効です。ただし、腎臓の機能が低下している方はカリウムの摂りすぎに注意が必要です。医師に相談しながら摂取量を調整しましょう。
脳梗塞に納豆は良いですか?
納豆に含まれる「ナットウキナーゼ」は血液を固まりにくくする作用があり、脳梗塞の予防に役立つとされています。ただし、抗凝固薬(ワルファリンなど)を服用している方は、納豆に含まれるビタミンKの影響で薬の効果が弱まることがあるため注意が必要です。服薬中の方は医師の指示に従いましょう。












